Aviso legal: Esta guía tiene fines informativos y no constituye un diagnóstico. Los tratamientos que se mencionan pueden no estar indicados específicamente para el «COVID prolongado» y se evalúan caso por caso.
El COVID prolongado no consiste simplemente en «tardar más en recuperarse».
Por desgracia, en muchas personas, la infección por COVID-19 puede provocar síntomas persistentes que duran tres meses o más tras la infección. Estos síntomas se presentan en oleadas y pueden incluir agotamiento, confusión mental, mareos u opresión en el pecho.
A diferencia de otras enfermedades, en las que uno se va sintiendo mejor con el paso del tiempo, los síntomas del COVID prolongado no siguen el curso típico de la recuperación. Comprender por qué ocurre esto es el primer paso para lograr un tratamiento eficaz y la desaparición de los síntomas.
Por qué el COVID prolongado no sigue el curso de una recuperación normal
Normalmente, tras una infección viral, el cuerpo se recupera con el tiempo. El síndrome pos-COVID-19 representa un estado biológico persistente. El sistema inmunitario, el sistema vascular y el sistema nervioso permanecen desregulados mucho tiempo después de que el virus haya desaparecido, lo que provoca un conjunto de síntomas preocupantes y debilitantes.
Por eso«el descanso y el tiempo» suelen fallar. En lugar de una mejoría constante, muchos pacientes sufren ciclos de recaídas o brotes. Pueden sentirse bien durante una semana y, de repente, volver a tener dificultades tras un esfuerzo mínimo.Es un patrón que se observa en otras enfermedades crónicas, como el síndrome de fatiga crónica o las enfermedades autoinmunes, en las que la inflamación y la mala circulación mantienen al cuerpo en un círculo vicioso.
Entre los efectos más comunes se incluyen:
- Fatiga persistente acompañada de una disminución de las funciones cognitivas y/o molestias en el pecho.
- Dificultad para trabajar o incapacidad para mantener las rutinas diarias normales.
- Una reacción ante el estrés físico o emocional que parece desproporcionada.
Es importante señalar que, en esencia, el COVID prolongado es una afección biológica, no psicológica.
El problema biológico fundamental: una inflamación que no remite
Inflamación sistémica y vascular.
Durante las infecciones, la inflamación se intensifica como parte de la respuesta inmunitaria para combatir el virus; posteriormente, remite una vez que el virus desaparece y comienza la fase de recuperación. En el COVID prolongado, la desregulación inmunitaria hace que este mecanismo de desactivación falle, lo que da lugar a un estado de inflamación crónica.
Los rastros de la activación inmunitaria persisten especialmente en el sistema vascular, que es la red de vasos sanguíneos que transporta oxígeno y nutrientes a todas las células.
El endotelio, que es la capa de células que recubre estos vasos, se irrita (un proceso denominado inflamación endotelial). Recibir este diagnóstico resulta frustrante, ya que los análisis de sangre pueden parecer «normales», puesto que los análisis rutinarios no detectan el deterioro microvascular ni la actividad de citocinas de bajo grado.
Entre los principales cambios biológicos pueden figurar:
- Desequilibrio de citocinas (los niveles de las proteínas de señalización inflamatoria del organismo son elevados, mientras que los de las proteínas de señalización antiinflamatoria son bajos).
- La irritación endotelial hace que las paredes de los vasos sanguíneos se vuelvan «más adherentes» y, además, se inflamen.
- La alteración de la microcirculación y los microcoágulos impiden que el oxígeno y los nutrientes lleguen a los tejidos de forma eficaz.
Inflamación que se vuelve autosostenida
Cuando el sistema vascular se inflama, el suministro de oxígeno comienza a verse afectado. Esta falta de oxígeno agrava la inflamación, lo que provoca hipoxia y crea un círculo vicioso.
Cuando se acumula el déficit de oxígeno, los pacientes experimentan un mayor cansancio, confusión mental e intolerancia al ejercicio, lo que a menudo se describe como malestar post-esfuerzo (PEM).
Este mecanismo explica por qué ignorar los síntomas o intentar seguir una «terapia de ejercicio gradual» puede resultar contraproducente. De hecho, aumentar la actividad puede intensificar la inflamación en lugar de recuperar la fuerza. Por el contrario, un ritmo moderado ayuda a estabilizar los niveles de energía sin provocar recaídas.
Entre los síntomas asociados a esto suelen figurar:
- Fatiga que empeora en lugar de mejorar con el descanso.
- Opresión en el pecho, dificultad para respirar y picos en la frecuencia cardíaca tras un esfuerzo mínimo.
- Sobrecarga cognitiva o sensorial tras un esfuerzo mental.
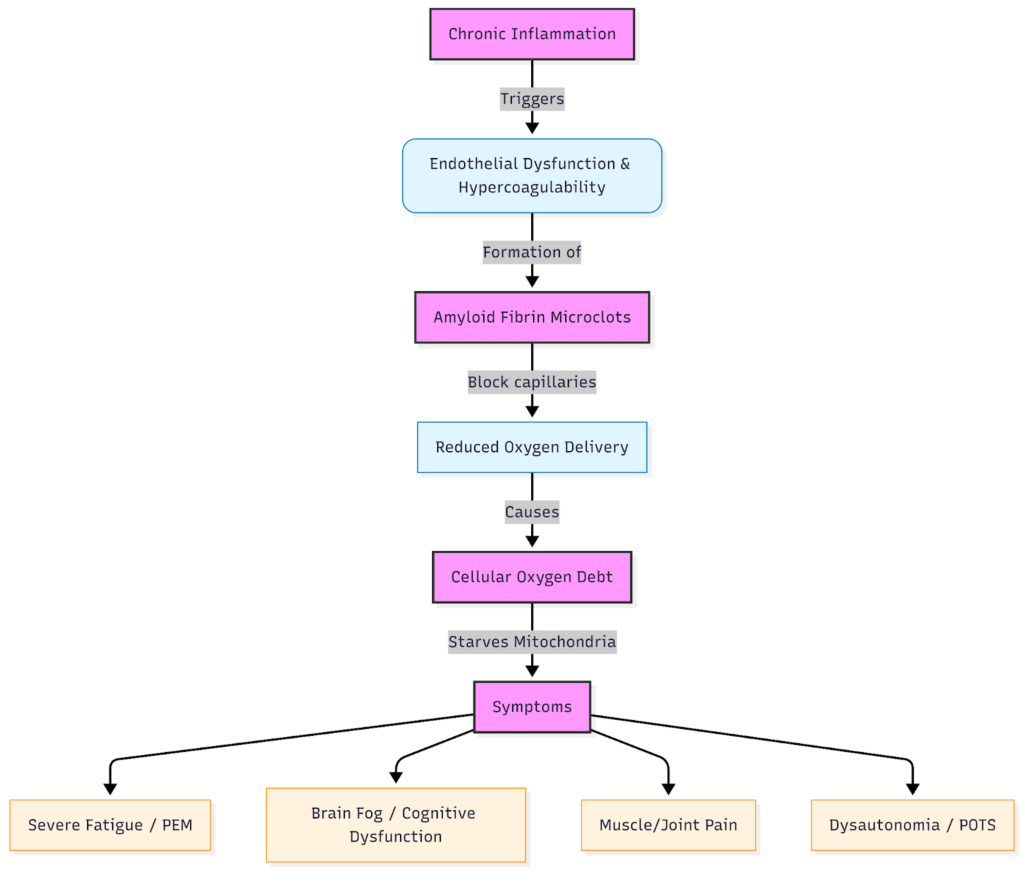
Microclots: cómo se bloquea el flujo sanguíneo a nivel celular
¿Qué son Microclots?
Uno de los hallazgos biológicos clave del COVID prolongado es la presencia de microclots de fibrina amiloide, que son pequeños aglomerados resistentes presentes en el torrente sanguíneo. A diferencia de los coágulos típicos que se pueden observar mediante técnicas de imagen, estas microtrombosis se forman a nivel microscópico y pasan desapercibidas en las pruebas rutinarias.
Están relacionados con la hiperactivación plaquetaria, lo que significa que las células coagulantes de la sangre se mantienen inusualmente «pegajosas». Aunque esta respuesta puede comenzar como una medida protectora, microclot prolongada microclot reduce el suministro de oxígeno allí donde más se necesita.
Cómo Microclots el oxígeno justo donde más se necesita
Los capilares son los vasos sanguíneos más pequeños del cuerpo, y una persona tiene, de media, entre 60 000 y 100 000 km de ellos. Los capilares desempeñan una función muy importante, ya que son el lugar donde el oxígeno pasa de la sangre a los tejidos. Microclots COVID prolongado pueden bloquear estas vías, lo que provoca hipoxia a nivel tisular o lo que los pacientes suelen describir como «déficit de oxígeno».
Esta deuda de oxígeno no siempre se detecta en un oxímetro de pulso, ya que estos dispositivos miden el oxígeno en la sangre, no su suministro a las células. Sin embargo, un análisis de gases en sangre venosa puede indicar en ocasiones si hay problemas con el suministro de oxígeno.
Los sistemas afectados por microclots los síntomas que pueden aparecer son:
- Músculos → agotamiento rápido, sensación de pesadez, bajones tras el ejercicio.
- Cerebro → falta de concentración, lapsos de memoria, confusión mental.
- Sistema autónomo → síntomas de disautonomía, como cambios bruscos de temperatura o inestabilidad del ritmo cardíaco.
Déficit de oxígeno: por qué tus células están agotadas
Suministro de oxígeno frente a saturación de oxígeno
Es posible que tu oxímetro de pulso marque un 98 %, pero que tus músculos y tu cerebro sigan teniendo dificultades para recibir oxígeno. Esta diferencia entre el contenido de oxígeno en sangre y su suministro define el estado de «déficit de oxígeno» que se observa en muchos pacientes con COVID prolongado.
Por qué el esfuerzo físico agrava los síntomas
El esfuerzo físico aumenta la demanda de oxígeno del organismo. Cuando microclots el estrés mitocondrial bloquean el suministro, los síntomas se agravan rápidamente. Esto explica el malestar post-esfuerzo (PEM) que se observa tanto en el COVID prolongado como en los trastornos relacionados con la fatiga crónica, en los que los sistemas de recuperación del organismo simplemente no pueden seguir el ritmo del gasto energético.
Afectación del sistema nervioso
Disfunción autonómica (disautonomía) y síndrome de taquicardia ortostática postural (POTS)
Un grupo de pacientes desarrolla una afección denominada disautonomía, en la que el sistema nervioso autónomo —que controla la frecuencia cardíaca, la presión arterial y la digestión— deja de funcionar correctamente.
Muchas personas padecen intolerancia ortostática (sensación de desmayo al ponerse de pie) y el síndrome de taquicardia ortostática postural (POTS), o bien una temperatura corporal inestable.
Los síntomas pueden incluir:
- Palpitaciones o taquicardia al incorporarse.
- Mareos o cansancio al estar de pie en una cola.
- Intolerancia al calor o a los cambios en las condiciones ambientales de la habitación.
Neuropatía de fibras pequeñas y MCAS
La neuropatía de fibras pequeñas se refiere al daño o la inflamación de los nervios diminutos que controlan la sensibilidad y la temperatura. Puede manifestarse como sensación de ardor, hormigueo o sobrecarga sensorial. Además, el síndrome de activación mastocitaria (MCAS) puede provocar enrojecimiento, erupciones cutáneas, intolerancia a la histamina y confusión mental debido a una actividad excesiva de las células inmunitarias.
Por qué el tratamiento habitual del COVID prolongado suele resultar insuficiente
La atención convencional se centra principalmente en el control de los síntomas mediante el control del ritmo cardíaco, la medicación y la terapia de apoyo. Aunque resultan útiles para estabilizar al paciente, estos métodos rara vez abordan los factores biológicos subyacentes, como la inflamación o microclots.
Es importante destacar que la terapia de ejercicio gradual puede ser peligrosa para las personas con PEM, ya que puede empeorar su capacidad en lugar de mejorarla.
Por qué se está investigando la filtración sanguínea en el COVID prolongado
Aféresis terapéutica H.E.L.P es una forma de filtración sanguínea que se utiliza en centros especializados para eliminar sustancias nocivas, como proteínas inflamatorias, material coagulante o lípidos anormales.
En el contexto del COVID prolongado, HELP (precipitación extracorpórea de LDL inducida por heparina) se está utilizando para:
- Reducir microclot .
- Eliminar los mediadores inflamatorios.
- Mejora la microcirculación.
Obtenga más información sobre el tratamiento integral del COVID prolongado.
A qué se dirige HELP
El proceso filtra selectivamente el plasma para eliminar:
- Microclots.
- Proteínas inflamatorias.
- El exceso de lipoproteínas, que puede agravar la irritación endotelial.
Este enfoque sigue siendo especializado y cuidadosamente personalizado, y no constituye un tratamiento de primera línea. Cada paciente requiere una evaluación exhaustiva para garantizar su seguridad y la idoneidad del tratamiento.
Procedimiento de aféresis
Quién puede (y quién no puede) ser candidato
Se puede considerar la aféresis terapéutica en pacientes con:
- Síntomas persistentes y multisistémicos del COVID prolongado compatibles con inflamación microvascular.
- Signos de laboratorio o clínicos de disfunción endotelial.
- Menor calidad de vida a pesar de los tratamientos habituales.
No es adecuado para personas que:
- Hemorragia activa o trastornos de la coagulación.
- Afecciones cardiovasculares inestables.
- Ciertos tratamientos farmacológicos que aumentan el riesgo.
Es imprescindible consultar a un especialista antes de determinar si el paciente es candidato.
Qué significa esto para los pacientes que padecen COVID prolongado
Preguntas que debes consultar con tu médico
- ¿Podrían la inflamación persistente o microclots contribuyendo a mis síntomas?
- ¿Qué pruebas pueden ayudar a evaluar una disfunción vascular o autonómica?
- ¿Sería conveniente derivar al paciente a una clínica especializada en COVID prolongado o a una consulta de aféresis?
Cómo tratamos la raíz del problema, no sólo los síntomas
Nuestro enfoque de terapia combinada combina:
- H.E.L.P. para eliminar selectivamente la proteína espiga, microclots y los marcadores inflamatorios
- Inusferesis o inmunoadsorción para eliminar patógenos, toxinas ambientales y autoanticuerpos
- Nutracéuticos & Terapia de Nutrición Clínica para apoyar la reparación mitocondrial e inmunitaria
- Hipertermia (cuando esté indicada) para estimular la modulación inmunitaria
Testimonios de pacientes
«Acudí a varios médicos antes de llegar al Centro de Aféresis. Me dijeron que solo era estrés. Cuando el resultado de mi microclot salió positivo, por fin tuve una prueba —y un plan—».
— Robyn, Reino Unido
«La aféresis lo cambió todo. Tras seis sesiones, se me despejó la mente y por fin pude trabajar sin sentir que iba a desmayarme».
— Mia, Noruega
Dar el siguiente paso
Si sigues sintiéndote mal meses después de haber pasado la COVID-19, no estás solo y no es que te lo estés imaginando. Comprender los mecanismos biológicos que subyacen a estos síntomas abre nuevas vías hacia la recuperación.
Si desea una evaluación personalizada o más información sobre la aféresis terapéutica para el tratamiento de los secuelas del COVID-19, reserve hoy mismo una consulta en The Apheresis Centre.
Preguntas frecuentes: Biología y tratamiento del COVID prolongado
¿El COVID prolongado es una enfermedad inflamatoria o autoinmune?
Los datos científicos actuales, revisados por pares, indican que el COVID prolongado implica una combinación de inflamación crónica y problemas inmunitarios y, en algunos pacientes, presenta características de respuestas autoinmunes, en lugar de encajar en una única categoría de «enfermedad autoinmune».
Los investigadores han observado una disfunción endotelial persistente, junto con un desequilibrio en las citocinas y la presencia de microclots de fibrina y amiloide, lo que apunta a un estado inflamatorio de larga duración. Algunos grupos de pacientes también presentan autoanticuerpos y neuropatía de fibras pequeñas, lo que respalda la existencia de un factor autoinmune en un cierto número de casos.
¿Por qué mis análisis son normales si sigo sintiéndome mal?
Los análisis patológicos y las pruebas de imagen habituales suelen centrarse en los problemas de los vasos sanguíneos de gran calibre y en la inflamación aguda. Esto significa que es fácil pasar por alto los cambios microvasculares, la disfunción autonómica o la neuropatía de fibras pequeñas en las pruebas patológicas rutinarias. El COVID prolongado suele incluir microclots de fibrina y amiloide microscópicos, microclots con disfunción endotelial e irregularidades autonómicas como el síndrome de taquicardia ortostática postural (POTS), que las pruebas estándar no revelan. Por eso a muchos pacientes se les dice que sus resultados son «normales», aunque sigan experimentando síntomas incapacitantes.
¿Pueden las vacunas reducir el riesgo de padecer COVID prolongado?
Varios estudios observacionales a gran escala han demostrado que vacunarse antes de contraer la infección reduce el riesgo de desarrollar secuelas pos-COVID-19, aunque no lo elimina por completo. La OMS y otras organizaciones de salud pública subrayan que la vacunación sigue siendo una de las herramientas clave para reducir la probabilidad y la gravedad del COVID prolongado.
Autor / Nota de revisión médica
Escrito por Andrew Smith. Revisado por la Dra. Inbar Tofan, directora médica de The Apheresis Centre. La Dra. Inbar cuenta con más de 10 años de experiencia clínica en medicina interna y aféresis terapéutica, y está especializada en enfermedades inflamatorias crónicas y autoinmunes.


